Лечение остеохондроза 2019
Дискомфорт в каком-либо отделе позвоночника, незначительное онемение конечностей, участившиеся головные боли или легкое головокружение, слабость мышц, «ноющая» боль в области сердца… С подобными симптомами нередко сталкиваются после 35 лет и мужчины, и женщины. К сожалению, многие часто списывают эти болезненные проявления на усталость, недосыпание, очень плотный график работы, сезонные недомогания и пр. А напрасно. Даже один из перечисленных выше симптомов может говорить о развивающемся остеохондрозе, а по данным вертеброневрологов, 4/5 всех болей в спине вызваны именно этим коварным заболеванием, значительно ухудшающем качество жизни человека. Иногда можно услышать и другое распространенное заблуждение: остеохондроз – болезнь неизлечимая. Однако доктора единогласны в своем мнении: остеохондроз лечится, главное – не упустить начало болезни.
- Остеохондроз - патологическое изменение тканей позвоночника
- Причины и симптомы остеохондроза
- К какому врачу следует обратиться при обнаружении симптомов
- Как добиться максимального эффекта в лечении остеохондроза
- Консервативное лечение остеохондроза
- Медикаментозная терапия
- Лечебная физкультура
- Физиотерапевтические процедуры
- Хирургическое лечение остеохондроза, виды операций
- Санаторное лечение остеохондроза
- Грязелечение
- Водолечение
- Подводное вытяжение позвоночника
- Лечение остеохондроза народными способами
- Как питаться при остеохондрозе
- Настои и травы
- Массаж и мануальная терапия
- Физические упражнения
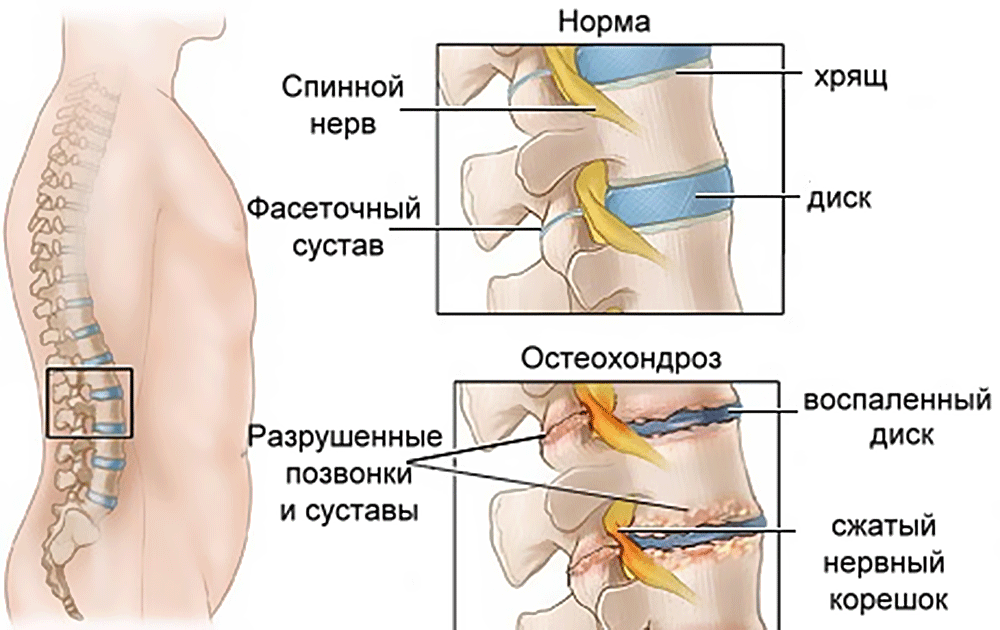
Остеохондроз – патологическое изменение тканей позвоночника
Остеохондроз называют «болезнью цивилизации» или заболеванием человеческого вида. Его природная причина – прямохождение, при котором, по сравнению с хождением животных на четырех конечностях, значительно увеличивается нагрузка на позвоночный столб и межпозвоночные диски. Проявляется заболевание дегенеративно-дистрофическими изменениями в хрящевых тканях и дистрофическими поражениями межпозвоночных дисков.
В группе риска находятся практически все население старше 30 лет, однако особенно внимательными следует быть людям, имеющим в анамнезе следующие факторы:
- травмы позвоночника;
- плоскостопие;
- тяжелые физические нагрузки;
- занятие силовыми видами спорта;
- гиподинамия;
- нарушение обменных процессов;
- избыточный вес;
- беременность в сочетании с неразвитым мышечно-связочным аппаратом;
- сколиозы в период активного роста;
- наследственная предрасположенность;
- гиподинамия;
- проживание в неблагоприятных метеорологических условиях (низкая температура при высокой влажности воздуха).
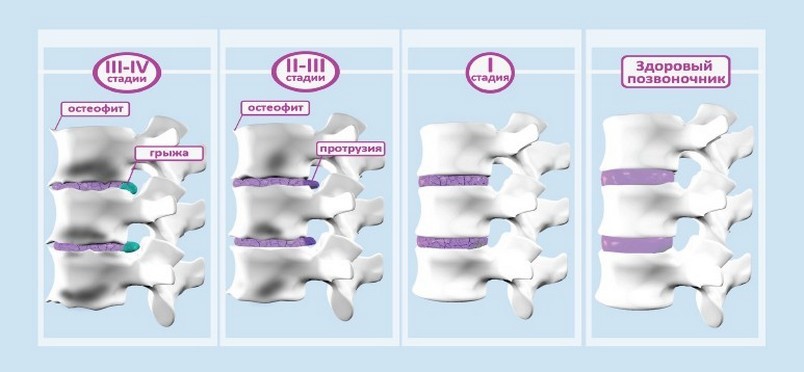
На начальном этапе болезнь поражает пульпозное ядро диска, в результате чего происходит его обезвоживание. Высота диска уменьшается, а на феброзном кольце появляются трещины. В это же время проявляются и первые симптомы – дискомфорт после физической нагрузки или длительного состояния покоя в неудобной позе.
Если не приступить к лечению остеохондроза в этот период, расстояние между позвонками будет сокращаться, позвоночные мышцы станут провисать, что может привести к соскальзыванию или смещению позвонков. Чтобы избежать болей, человек пытается принять максимально удобную позу, что негативно сказывается на осанке.
Далее происходит выбухание межпозвоночного диска в позвоночный канал (предгрыжевое состояние). Феброзное кольцо еще не разрывается, но выступающая часть может привести к неврологическим нарушениям. В конечностях ощущается онемение, снижается чувствительность. Боль ощущается отчетливо.
Организм, стараясь компенсировать изменения в позвоночном столбе, формирует новые костные образования, которые помогают фиксировать позвонки. Но вместе с тем остеофиты (новообразования) могут вызвать травмы позвонков или ущемление нервных окончаний. Без серьезной терапии далее развивается атрофия околопозвоночных мышц, сдавливание или смещение внутренних органов, ведущее к их дисфункции.
К какому врачу обратиться при обнаружении симптомов
Перечисленные выше симптомы могут указывать и на другие заболевания: артрит, последствия старых травм, сколиоз, кардиологические проблемы, поэтому первоначально лучше обратиться к участковому терапевту или семейному доктору. Обычно терапевт направляет таких пациентов к неврологу, который или назначает обследование и лечение или рекомендует обратиться за консультацией к узкопрофильному специалисту – вертеброневрологу. При наличии острых болевых симптомов необходима также консультация хирурга-травматолога. Он поможет установить, нет ли у пациента грыжи или протрузии (выбухания) дисков и в случае необходимости провести хирургическую операцию.
Для постановки или уточнения диагноза используются следующие аппаратные методы исследования:
- неврологические исследования рефлексов и чувствительности с применением молотка неврологического;
- рентгенография позвоночного столба;
- миелография (рентгенография с контрастированием);
- магнитно-резонансная томография;
- компьютерная томография позвоночного столба;
- ядерно-магнитный резонанс.
Как добиться максимального эффекта в лечении остеохондроза
В зависимости от тяжести заболевания, формы его проявления, общего состояния больного назначается терапевтическое или хирургическое лечение. Многие доктора как дополнительный фактор признают средства народной медицины.
Важно! Заниматься самолечением опасно для здоровья, поскольку неправильно подобранные медикаменты, упражнения могут ухудшить состояние и привести к обездвиживанию. Народные средства следует рассматривать только как вспомогательные и строго соблюдать назначения врача.
Консервативное лечение остеохондроза
Комбинированное консервативное лечение предусматривает комплекс мероприятий, включающий ЛФК, медикаментозную терапию, массаж, физиотерапию, санаторно-курортный этап.
Медикаментозная терапия при остеохондрозе
Медикаментозная терапия направлена, прежде всего, на снятие болевого синдрома и воспаления, поэтому пациентам, у которых диагностирован остеохондроз, особенно в стадии обострения, назначаются анальгетики и противовоспалительные препараты. Не стоит самостоятельно покупать их в аптеке, ориентируясь на рекламу или советы знакомых. Каждый организм индивидуален, во взрослом возрасте человек может иметь и другие заболевания, которые учтет доктор при назначении схемы лечения. Наиболее действенными анальгетиками при заболевании ОДА специалисты считают анальгин, мелоксикам, ибупрофен, диклофенак, новокаин, найз, нимесулид, кеторолак и другие препараты. Кроме инъекций и таблеток (капсул), больным рекомендованы местные аппликации на основе димексида и обезболивающего препарата. Современная фармакологическая промышленность выпускает также специальные пластыри с аналгезирующим веществом, которые более удобны в применении.
При выраженном болевом синдроме у пациентов наблюдается мышечный спазм в области очага заболевания. В этом случае назначаются миотропные и нейротропные спазмолитики. Наиболее эффективны при поражении костно-мышечной системы сирдалуд, дротаверин, баклофен, миоластан и др.
Снять воспаление, вызванное дегенеративно-дистрофическими изменениями позвоночного столба, помогут мовалист, вольтарен, нимесил, пироксикам.
Для стимуляции обменных процессов, улучшения питания костной ткани рекомендованы микроциркуляторы: никотиновая кислота, трентал, актовегин, теоникол), а для быстрого выведения токсинов – антиоксидантная терапия (эспалипон, токоферол, берлитион, мексидол). Поскольку шлаки и токсины накапливаются постепенно, на протяжении всей жизни, то и избавляться от них придется довольно долго. Обычно стимулирующие и антиоксидантные препараты рекомендуется применять от 1 до 3-4 месяцев.
Эффект от лечения во многом зависит от скорости регенеративных процессов в поврежденном хряще. Хорошим катализатором в восстановлении пораженных участков являются хондропротекторы: румалон, хондроксид, хондролон.
Лечебная физкультура
Лечебная физкультура – это средство не только лечения, но и профилактики остеохондроза. Самостоятельные занятия можно проводит только после консультации с лечащим врачом и инструктором ЛФК. В зависимости от локализации заболевания специалистами разработаны следующие комплексы:
- для шейного (верхнего) отдела позвонка;
- для грудного отдела;
- для поясничного отдела.
Несмотря на то, что комплекс упражнений для каждого отдела позвонка индивидуален, инструкторы ЛФК настаивают на некоторых общих рекомендациях:
Упражнения необходимо выполнять в комнате с хорошей вентиляцией, идеальный вариант – открытые площадки. В этом случае в организм будет поступать большее количество кислорода, что значительно ускорит обменные процессы.
Запрещено проводить занятия в период обострения заболевания, даже если снят болевой синдром. Это может привести к травмам и повреждению проблемной зоны.
Нельзя допускать резких движений. Амплитуду и нагрузку следует увеличивать постепенно. Упражнения необходимо прекратить при первых болевых ощущениях.
С целью увеличения эффективности упражнения на растяжку нужно проводить на выдохе.
Только регулярное выполнение упражнений в период ремиссии дает стойкий результат.
Физиотерапия при остеохондрозе
Физиотерапевтические процедуры при заболеваниях ОДА назначаются с целью снятия воспаления в области поражения хрящевой и костной ткани, активизации кровообращения и, как следствие, питания тканей, снятия болевого синдрома.
К основным физиотерапевтическим методам при остеохондрозе можно отнести все виды токотерапии (короткоимпульсную аналгезию, электрофорез, гальванизацию, диадинамотерапию и др.), магнитную и лазерную терапию, а также ультразвуковую терапию. Процедуры проводятся в специализированных физиотерапевтических отделениях или кабинетах с применением современной аппаратуры.
Некоторые виды физиотерапии можно применять и вне стационара. Специализированные магазины медтехники предлагают компактные приборы: «ЭлФор», «ПоТок», «Алмаг-01 (02,03)», «Мавус», «Мегус», «Меркурий (для нервно-мышечной стимуляции)» и др., которые помогут вылечить остеохондроз в домашних условиях.
Хирургическое лечение остеохондроза
Хирурги-ортопеды выделяют 3 основных показания к оперативному вмешательству:
- Стеноз (истончение межпозвоночного диска и его смещение в сторону спинномозгового канала) позвоночного канала. Без операции стеноз может привести к дисфункции в работе мочевого пузыря и кишечника и парализации.
- Выраженная нестабильность позвоночно-двигательного сегмента (при шейном остеохондрозе)
- Грыжа межпозвоночного диска, если консервативное лечение оказалось безрезультатным.
В хирургической практике выделяются 4 основных вида операций:
Перкутанная лазерная нуклеотомия – наиболее щадящий вид оперативного вмешательства. В межпозвоночный диск с помощью специального катетера вводится светодиод, который разрушает ядро МПД. После этого объем диска уменьшается, грыжа постепенно исчезает.
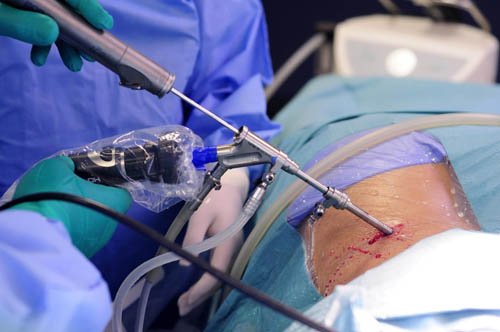
Дискэктомия – удаление МПД и сочленение соседних позвонков.
Спондилодез – замена истонченного диска никелид-титановым имплантатом.
Динамическая стабилизация позвоночника – установка силиконового имплантата между отростками позвонков, что позволяет снять нагрузку с пораженного диска.
Важно знать
Вертебрологи отмечают, что в настоящее время от 10 до 20% прооперированных больных не удовлетворены результатами операций из-за осложнений в послеоперационный период или отсутствия улучшений.
Рецидивы межпозвоночной грыжи возникают у 10-28% прооперированных.
Неточность или неверность диагноза обнаруживается у 7-10% больных во время операции. Обычно это отсутствие грыжи в пораженном сегменте.
Решение о лечении хирургическим методом принимает больной совместно с лечащим врачом. Для большей уверенности лучше проконсультироваться с несколькими независимыми специалистами.
Санаторно-курортный этап в лечении остеохондроза
Лечение заболеваний ОДА в санаторных условиях считается наиболее эффективным по нескольким причинам:
- Отдыхающие освобождены от рабочего графика и домашних обязанностей, поэтому все свое время могут посвятить отдыху и лечению.
- Комфортная доброжелательная обстановка здравницы, сосредоточение в одном месте всех необходимых медицинских отделений избавляют от негативных эмоций.
- Курортные факторы (грязи, минеральные источники, наличие теплого моря) являются уникальными природными средствами для лечения многих заболеваний, в том числе, и ОДА.
- Многие специализированные санатории, например Сакский военный клинический санаторий им. Н.И. Пирогова, Евпаторийский детский клинический санаторий им. Е.П. Глинки, имеют собственные хирургические отделения. Послеоперационный период в условиях санатория проходит эффективнее, чем в условиях больницы.
- Большинство здравниц оборудовано уникальной дорогостоящей аппаратурой, которой нет в районных и городских больницах, например, аппаратами для вертикального и горизонтального подводного вытяжения позвоночника, специализированных бассейнов для людей с ограниченными двигательными функциями.
Грязелечение в санаториях
Грязелечение – общепризнанный метод лечения заболеваний опорно-двигательной системы. Целебный пелоид водоемов используется еще со времен египетских фараонов. На организм грязи оказывают комплексное воздействие: механическое, термическое и химическое. Во время сеансов все биологические процессы активизируются на клеточном уровне. Это особенно важно для регенерации поврежденных тканей и восстановления нормального функционирования всех отделов опорно-двигательной системы. Обычно на один курс назначается 10-15 процедур грязевых аппликаций или укутываний или гальваногрязи.
Наиболее популярным российским грязевым курортом является г. Саки (Сакское озеро) и Евпатория (Мойнакское озеро). Именно здесь расположены крупнейшие специализированные санатории для лечения ОДА. Всего на территории РФ 261 месторождение, причем представлены они всеми известными на сегодняшний день видами пелоида: сульфидными иловыми, гидротермальными, сапропелями, торфяными, сопочными и глинисто-иловыми грязями. Самые крупные из них – Тамбуканское озеро, Витязевский и Кизилташский лиманы (Краснодарский край), сестрорецкие грязи (близ Санкт-Петербурга), озеро Карачи (Новосибирск), озера Учум и Шира в Красноярском крае, озеро Абалах в Якутии, озеро Соленое (Дальний Восток) и др.

Водолечение
Лечебные водные процедуры – наиболее щадящий метод избавления от заболеваний позвоночника, практически не имеющий противопоказаний. Теплые минеральные и соляные ванны (t до 39 градусов) снимают спазмы, оказывают обезболивающее и противовоспалительное воздействие, избавляют от усталости, нормализуют обменные процессы. Душ (подводный душ-массаж, Шарко, Виши) активизируют нервные окончания, что приводит к восстановлению двигательных функций. В арсенале санаториев следующие бальнеопроцедуры для лечения ОДА:
- ванны с морской солью или морской водой;
- скипидарные ванны;
- нафталановые ванны;
- контрастные ванны;
- йодо-бромные ванны;
- сероводородные ванны;
- сульфидные ванны;
- родоновые ванны;
- душ: Виши, Шарко;
- подводный душ-массаж.

Подводная тракционная терапия
Подводное вертикальное и горизонтальное вытяжение позвоночника в санаториях проводится в специальных бассейнах с морской, соленой, минеральной водой или рапой.
Восстановление функций позвоночника достигается за счет раздражения околопозвоночных мышц, связочного аппарата межпозвоночных суставов, и рецепторов кожи. Механические усилия направляются на пораженный сегмент позвоночного столба, при этом происходит активизация синаптического звена двигательного анализатора, улучшается интегральная функция мозга. Подводное вытяжение более эффективное, поскольку дополнительно оказывает влияние термальный фактор, а при вертикальном вытяжении изменяется гравитационное влияние в зоне воздействия.

После нескольких сеансов исчезают или становятся менее выраженными болевые ощущения, увеличивается сила мышц, снижаются или полностью проходят воспалительные процессы в проблемной зоне, восстанавливается подвижность.
Лечение остеохондроза народными способами
Поскольку остеохондроз сопутствовал человеку на протяжении всей его истории, накоплен огромный опыт лечения этого заболевания в домашних условиях. Игнорировать народные средства не стоит, ведь это проверенный опыт поколений, но и отказываться от врачебного лечения нельзя. Золотая середина – это использование рекомендаций целителей как дополнительные действенные методики, однако только после согласования с доктором.
Как питаться при остеохондрозе
И доктора, и народные целители единодушны: без правильного режима питания победить остеохондроз будет очень сложно. В первую очередь, следует стремиться к снижению собственного веса, так как лишние килограммы дают дополнительную нагрузку на позвоночник. Также следует ограничить потребление соли, а для этого максимально нужно заменить вареные продукты на сырые. Связано это с тем, что отложение солей дает именно вареная пища, а соли щавелевой кислоты растворяются только самой щавелевой кислотой, которая поступает в организм только с сырыми овощами и фруктами. Необходимо ограничить в рационе сладости, красное мясо, животные жиры, так как эти продукты ведут к обезвоживанию позвоночных хрящей.

Какие продукты должны входить в меню
О преимуществах дробного питания не перестают говорить диетологи и гастроэнтерологи, при остеохондрозе также рекомендуется дневной рацион разделить на 5-6 приемов; максимальная энергетическая ценность – 25000 ккал/сутки. В меню обязательно следует включить следующие продукты:
- сырые или с минимальной термической обработкой овощи и фрукты, зелень;
- сухофрукты, орехи, особенно миндаль, грецкие, сладкий каштан, фундук;
- крупяные каши;
- нежирную рыбу, морепродукты, морскую капусту;
- нежирное белое мясо;
- яйца, но не более 3 шт. в неделю;
- макароны из твердых сортов пшеницы;
- кисломолочные продукты и сыры с пониженным содержанием жирности;
- все виды жиров желательно заменить оливковым маслом.
- Многие ученые отмечают положительное влияние алкоголя в малых дозах: 30 г. водки или 150 г. натурального вина в сутки.
Настои и отвары
Народные целители уверены, что каждое растение имеет лечебные свойства, главное – знать, при каких заболеваниях, в какой форме и в каких дозах их следует применять. Самыми доступными и действенными при остеохондрозе считаются следующие народные средства:
Настой из листьев лопуха: корни молодого лопуха крупно порезать, высушить. 50 г. сухих корней залить 500 г. воды, настаивать желательно в термосе 2 часа. Употреблять внутрь по 100 мл 3 раза в сутки. Настой предотвращает отложение солей, способствует устранению воспаления, активизирует обмен веществ;
Настой чеснока и лимона – проверенное средство при остеохондрозе. Одну крупную головку чеснока и один лимон (с кожурой) натереть на средней терке. Для заливки берется теплая кипяченая вода (1 л). Состав настаивается в закрытой посуде 48 часов. Дозировка – 1 ст. ложка 3 раза в день.
Отвар брусничных и березовых листьев – лучшее обезболивающее и противовоспалительное средство, своего рода, «скорая помощь», поскольку уже через 2-3 дня наступает заметное улучшение. На 1 стакан кипятка потребуется по ½ брусничных и березовых листьев. Отвар необходимо выпить в течение дня.
Настойка сабельника продается в аптеке, но можно ее приготовить и в домашних условиях: на 50 г. растения 250 г. водки. Этой настойкой нужно растереть очаг боли и пить до 20 капель 3 раза в день за 30 минут до еды.

Сухое тепло
Еще один проверенный способ – сухое тепло, именно тепло, а не грелки. Для этой цели используются вязаные из овечьей или собачьей шерсти пояса и жилеты. Во время сна пояс, кроме согревающего, оказывает и механическое воздействие на рецепторы кожи, которые в свою очередь передают импульсы на нервные окончания, тем самым восстанавливая подвижность позвонков.
Баня – еще один метод избавления от болезненных ощущений. Для активизации кровообращения и обменных процессов используют веники с можжевельником, а летом – веточками крапивы (во избежание ожога следует быть очень осторожными). Перед входом в парилку на область спины рекомендуется нанести мед, лучше гречишный. Он спровоцирует обильное потоотделение, а вместе с потом через поры уйдут токсины и соли.

Мануальная терапия и массаж
В народе знахарей, занимающихся лечением суставов, называют костоправами. В какой-то мере такое название оправдано, ведь часто они используют приемы мануальной терапии. Но одно дело, когда мануальные манипуляции выполняет дипломированный врач, который отлично знает строение человеческого тела, и совсем другое, когда воздействие на пораженный позвоночник оказывает дилетант. Прежде чем лечь на массажный стол, убедитесь, что у целителя есть диплом или государственный сертификат на лечебную практику.
Сеанс мануальной терапии состоит из 3-х этапов:
Массаж - это подготовка тела путем разминания и растирания к последующим манипуляциям. В зависимости от последующего воздействия целью массажа может быть повышение или понижение мышечного тонуса. Целитель воздействует на все сухожилия, связки и мышечные волокна, возбуждая рефлексогенные зоны.
Аутомобилизация и мобилизация. После разогревающего массажа доктор начинает работать с суставами. Амплитуда движений увеличивается постепенно. Во время мобилизации все действия выполняет доктор (целитель), а при аутомобилизации пациент работает самостоятельно под его контролем. Цель этого периода – за счет растяжения позвоночника максимально увеличить межсуставную щель, тем самым повысить подвижность.
Манипуляция – быстрые и резкие силовые движения, во время которых позвонки занимают свое природное место.
Важно! Неправильно проведенная мануальная терапия может привести к разрыву связок, смещению позвонков, повреждению нервов и даже перелому позвоночного столба, что намного опаснее остеохондроза.

Физические упражнения
Люди, ведущие активный образ жизни и выполняющие умеренные физические нагрузки очень редко страдают остеохондрозом, так как гимнастические упражнения являются наиболее эффективным профилактическим средством при заболеваниях ОДА. Но привести в порядок свой позвоночник никогда не поздно, главное – правильно подобрать комплекс упражнений. Ниже мы приводим видеоуроки, которые предлагают инструкторы лечебной физкультуры.
В заключение следует сказать, что только ответственное отношение пациента к своему здоровью, строгое выполнение всех рекомендаций врача, избавление от вредных привычек и ведение здорового образа жизни приведет к полному избавлению от столь коварного и опасного заболевания.